- Registrado
- 9 May 2017
- Mensajes
- 29.260
- Calificaciones
- 81.592
- Ubicación
- Buenos Aires - Argentina
continùa...
Secuestro de ricos y figuras públicas por la desesperación

En la película se ve cómo unos ciudadanos de un pueblo desfavorecido se toman como rehén a la corresponsal de la OMS para recibir la vacuna antes que nadie. Ya se está constatando la desigualdad del acceso a los productos sanitarios... ¿Qué decisión podrían tomar ciertas bandas armadas en una situación así?
Huelga del personal esencial
Como se ha leído en multitud de sitios estos días, de repente nos hemos dado cuenta de que millones de empleados mal pagados son los pilares básicos de nuestra supervivencia, a los que algunos conglomerados empresariales les están tirando unas migajas en forma de un aumento temporal del 20% de su sueldo a cambio de que se expongan a sí mismos y a sus familias a un virus. En Contagion se pronuncian las siguientes frases: “el absentismo entre las fuerzas armadas ha subido al 25%” y “los enfermeros se han puesto en huelga. No pueden hacer nada. Estamos poniendo a gente sana al lado de gente enferma y rezando para que no se contaminen. No es lógico que hagamos esto”.
Ensayos clínicos prematuros para salvar a la humanidad

¿Deberían los científicos infectar a gente sana para probar las vacunas?La pregunta alude a uno de los grandes problemas de la seguridad clínica actual por la cual las fases de los ensayos son muy dilatadas para proteger la vida de los pacientes y para garantizar en unos plazos suficientes que los efectos secundarios sean mínimos. Ahora varios científicos claman para que se agilicen estos trámites ante una emergencia apremiante. En Contagion una de las investigadoras se saltaba todos los protocolos para comprarle al planeta meses de propagación.
Una lotería nacional de la vacuna

La fabricación de las vacunas necesarias para 7.000 millones de ciudadanos requerirá de una logística monumental que durará meses. Cuando eso ocurra, ¿optarán los países por hacer una rifa democrática en el orden de las inyecciones?
Y lo que no fue capaz de vaticinar
La cuarentena forzosa

Es el mayor error de tino en su propuesta. Como buen estadounidense es muy posible que este director no fuese capaz siquiera de imaginar que los países podrían obligar a la gente por ley a quedarse en sus casas. El mundo se quedaría medio vacío, sí, pero desde su punto de vista por una suerte de mano invisible del mercado de la vida que hipotéticamente empujaría a las personas a tratar de sobrevivir. O dicho de otra manera, no supo anticipar a los veraneantes del Spring Break de Florida diciendo “si lo cojo lo cojo, pero que me quiten lo bailao”.
A Donald Trump

Valga esto para representar la incompetencia y la falta de estrategia o reflejos de los múltiples gobiernos del planeta a la hora de afrontar esta crónica de una crisis anunciada. Como reconoció el propio guionista de la película cuando le preguntaron por qué en Contagion las autoridades son más competentes que lo que lo están siendo en el mundo real, respondió: “Nunca se me hubiera ocurrido que una de las variables sería que el país estuviese dirigido por un gobierno que no cree en la ciencia y desinforma a la población. Ahora resulta que eso es exactamente lo que tenemos”.
Las redes sociales
Aunque en Contagion la blogosfera tiene un papel importante, la llegada de Facebook o WhatsApp ha transformado nuestras sociedades a la enésima potencia. Para empezar, aunque sólo sea porque en la película de Soderbergh no existen los influencers.
La crisis humana y psicológica
¿Cuánta gente habrá ahora mismo sufriendo ataques de pánico? ¿Y divorcios que se reparten las horas de uso de zonas comunes?
El pánico por el papel higiénico

¿Gente asaltando farmacias sí pero amas de casa peleando por cuatro rollos de Scottex no? El apocalipsis iba a ser mucho más cutre de lo que te estabas imaginando.
Los DJs de los balcones

Lo entendemos. No es fácil certificar el final de la convivencia, la muerte de la urbanidad. Pont Aeri como el punto ciego de la ideología rousseauniana.
A los famosos cantando Imagine

Un gesto altruista que sin duda nos está ayudando a sobrellevar la situación diez mil veces mejor. ¡Gracias por tanto, Gal Gadot!
Los adeptos a un culto de la muerte en pos del capitalismo libre

No, en este filme no vemos en ningún momento a políticos, empresarios o economistas clamar por el sacrificio de vidas humanas a cambio de la salud del sistema económico, como sí ha ocurrido en algunas intervenciones públicas.
La profundísima crisis económica posterior a causa de la pandemia
Allá que vamos.

 magnet.xataka.com
magnet.xataka.com
Secuestro de ricos y figuras públicas por la desesperación

En la película se ve cómo unos ciudadanos de un pueblo desfavorecido se toman como rehén a la corresponsal de la OMS para recibir la vacuna antes que nadie. Ya se está constatando la desigualdad del acceso a los productos sanitarios... ¿Qué decisión podrían tomar ciertas bandas armadas en una situación así?
Huelga del personal esencial
Como se ha leído en multitud de sitios estos días, de repente nos hemos dado cuenta de que millones de empleados mal pagados son los pilares básicos de nuestra supervivencia, a los que algunos conglomerados empresariales les están tirando unas migajas en forma de un aumento temporal del 20% de su sueldo a cambio de que se expongan a sí mismos y a sus familias a un virus. En Contagion se pronuncian las siguientes frases: “el absentismo entre las fuerzas armadas ha subido al 25%” y “los enfermeros se han puesto en huelga. No pueden hacer nada. Estamos poniendo a gente sana al lado de gente enferma y rezando para que no se contaminen. No es lógico que hagamos esto”.
Ensayos clínicos prematuros para salvar a la humanidad

¿Deberían los científicos infectar a gente sana para probar las vacunas?La pregunta alude a uno de los grandes problemas de la seguridad clínica actual por la cual las fases de los ensayos son muy dilatadas para proteger la vida de los pacientes y para garantizar en unos plazos suficientes que los efectos secundarios sean mínimos. Ahora varios científicos claman para que se agilicen estos trámites ante una emergencia apremiante. En Contagion una de las investigadoras se saltaba todos los protocolos para comprarle al planeta meses de propagación.
Una lotería nacional de la vacuna

La fabricación de las vacunas necesarias para 7.000 millones de ciudadanos requerirá de una logística monumental que durará meses. Cuando eso ocurra, ¿optarán los países por hacer una rifa democrática en el orden de las inyecciones?
Y lo que no fue capaz de vaticinar
La cuarentena forzosa

Es el mayor error de tino en su propuesta. Como buen estadounidense es muy posible que este director no fuese capaz siquiera de imaginar que los países podrían obligar a la gente por ley a quedarse en sus casas. El mundo se quedaría medio vacío, sí, pero desde su punto de vista por una suerte de mano invisible del mercado de la vida que hipotéticamente empujaría a las personas a tratar de sobrevivir. O dicho de otra manera, no supo anticipar a los veraneantes del Spring Break de Florida diciendo “si lo cojo lo cojo, pero que me quiten lo bailao”.
A Donald Trump

Valga esto para representar la incompetencia y la falta de estrategia o reflejos de los múltiples gobiernos del planeta a la hora de afrontar esta crónica de una crisis anunciada. Como reconoció el propio guionista de la película cuando le preguntaron por qué en Contagion las autoridades son más competentes que lo que lo están siendo en el mundo real, respondió: “Nunca se me hubiera ocurrido que una de las variables sería que el país estuviese dirigido por un gobierno que no cree en la ciencia y desinforma a la población. Ahora resulta que eso es exactamente lo que tenemos”.
Las redes sociales
Aunque en Contagion la blogosfera tiene un papel importante, la llegada de Facebook o WhatsApp ha transformado nuestras sociedades a la enésima potencia. Para empezar, aunque sólo sea porque en la película de Soderbergh no existen los influencers.
La crisis humana y psicológica
¿Cuánta gente habrá ahora mismo sufriendo ataques de pánico? ¿Y divorcios que se reparten las horas de uso de zonas comunes?
El pánico por el papel higiénico

¿Gente asaltando farmacias sí pero amas de casa peleando por cuatro rollos de Scottex no? El apocalipsis iba a ser mucho más cutre de lo que te estabas imaginando.
Los DJs de los balcones

Lo entendemos. No es fácil certificar el final de la convivencia, la muerte de la urbanidad. Pont Aeri como el punto ciego de la ideología rousseauniana.
A los famosos cantando Imagine

Un gesto altruista que sin duda nos está ayudando a sobrellevar la situación diez mil veces mejor. ¡Gracias por tanto, Gal Gadot!
Los adeptos a un culto de la muerte en pos del capitalismo libre

No, en este filme no vemos en ningún momento a políticos, empresarios o economistas clamar por el sacrificio de vidas humanas a cambio de la salud del sistema económico, como sí ha ocurrido en algunas intervenciones públicas.
La profundísima crisis económica posterior a causa de la pandemia
Allá que vamos.

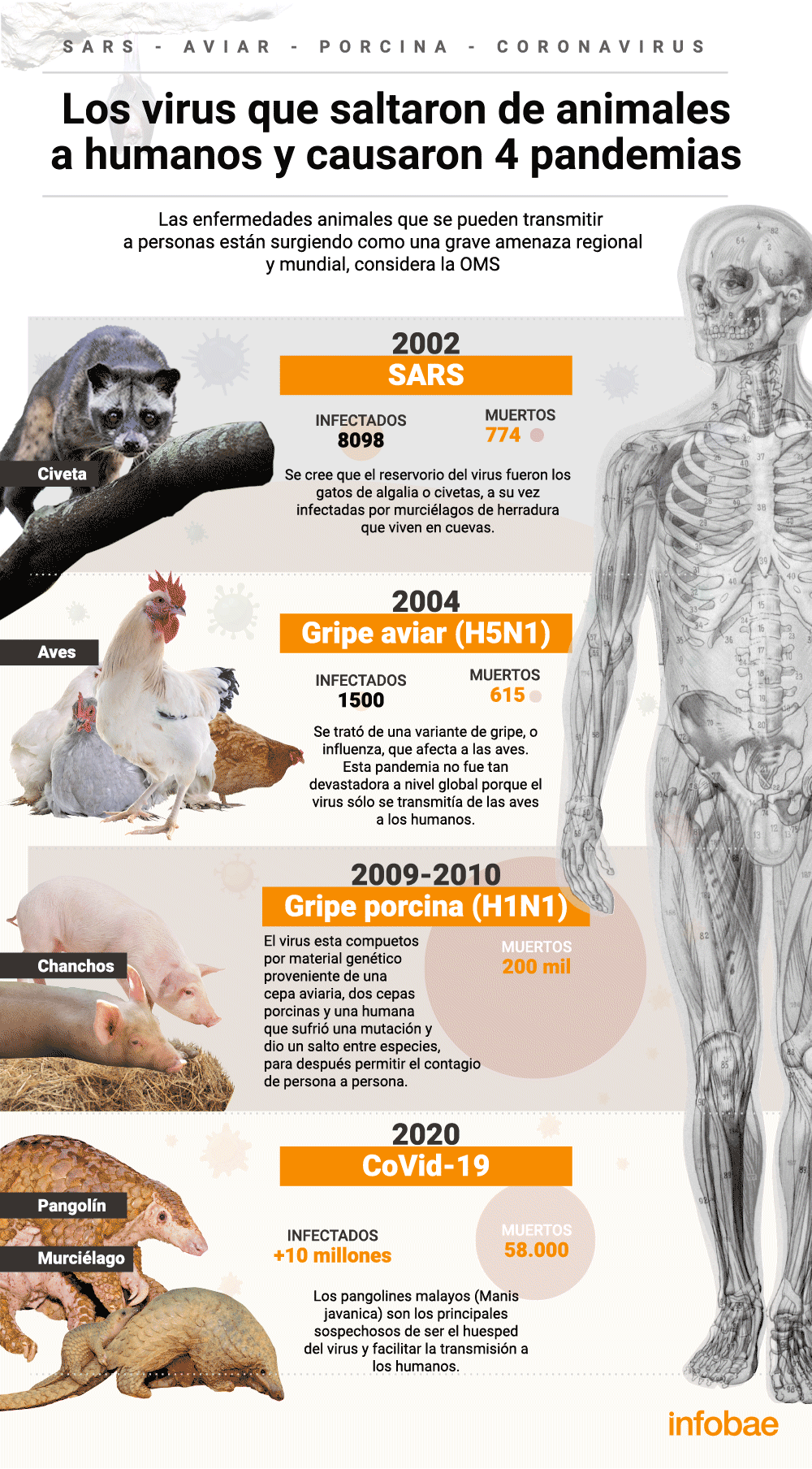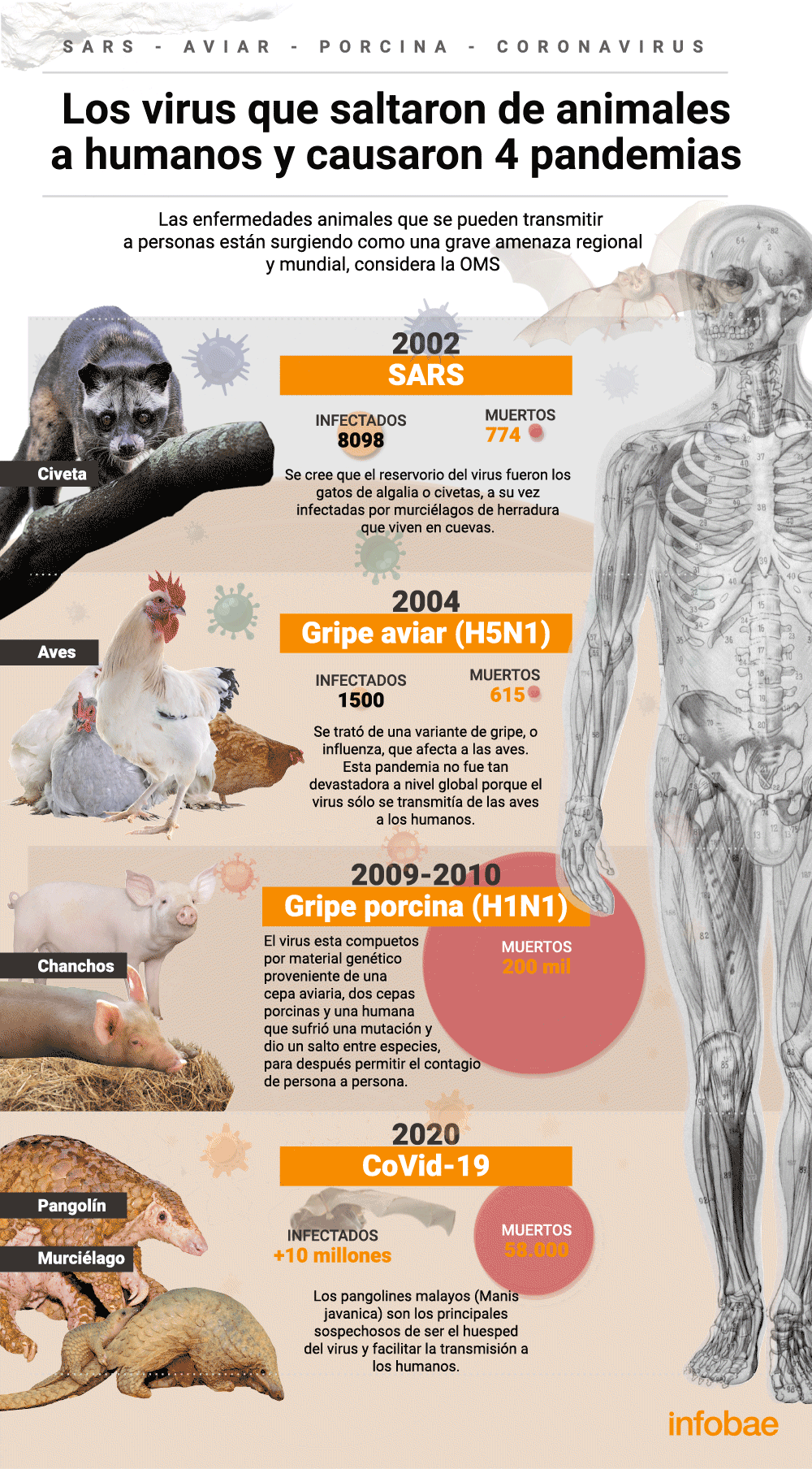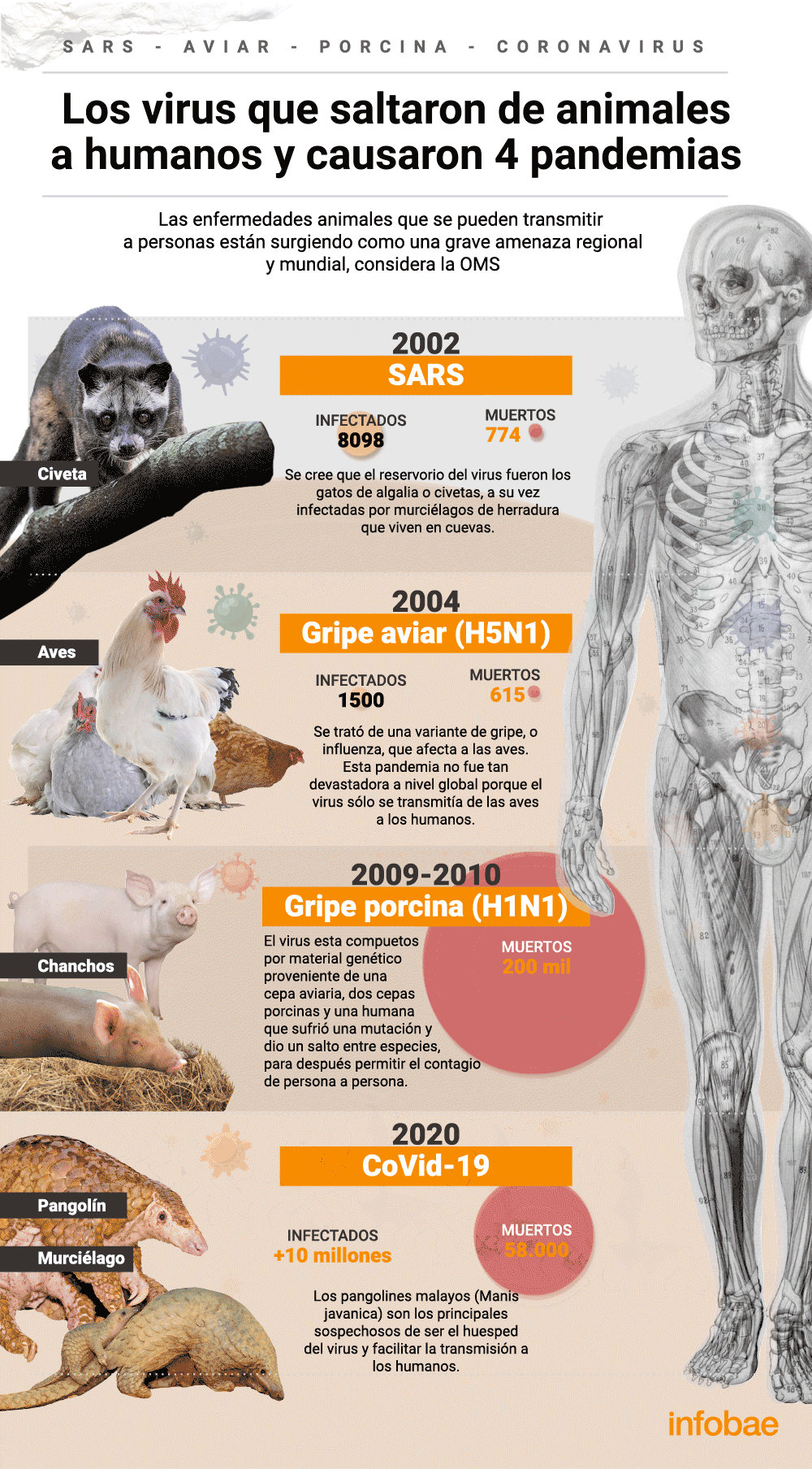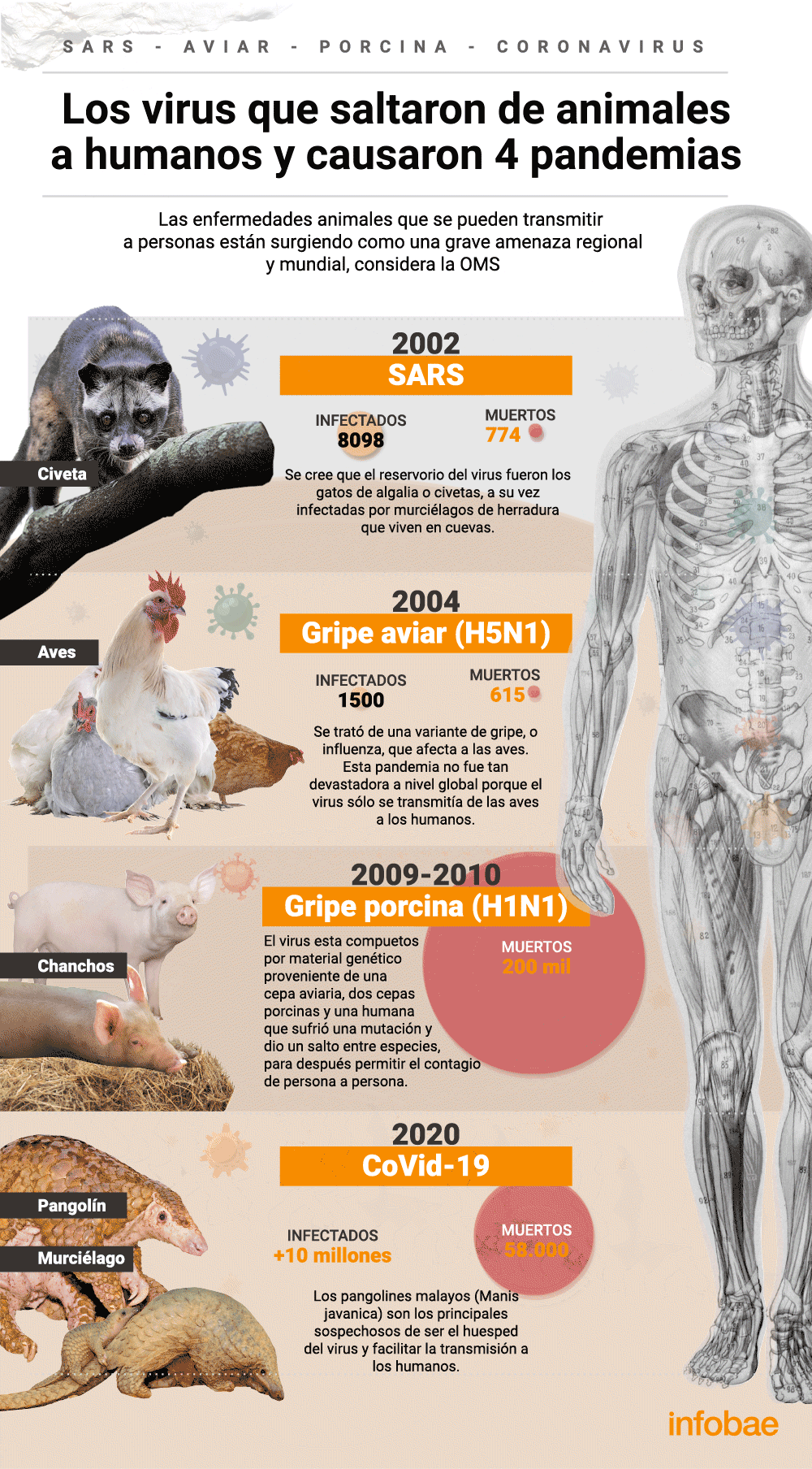
Todo lo que predijo Contagion y que se está cumpliendo en la realidad
Gente muriendo en hospitales saturados, técnicos y burócratas sobrecargados que sólo son capaces de recordarle a la gente que no se toque la cara, las calles...

/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/6D7IHDC3ZZC2XHNHIQAX6CFPQQ.jpg)
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/CFYYQJ3OANBU5JFAIT6LD4CY5Q.jpg)
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/HQAIGUPU6FEK5G7GGT2A56ONMM.jpg)
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/TRCG7VWPOVEU5MI55WZDDTC3PM.jpg)
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/LRLOLLBGMNB6BAO5W35VYUC7FM.jpg)
:quality(85)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/2RWFOXV4HVB7HA34YY65PS724I.gif)
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/JVYZEV7N3JHHFHZFOCL34IQSSY.jpg)
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/5GKTBZ53LRDYTCGZBSOQOXHJRQ.jpg)
:quality(85)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/JVYZEV7N3JHHFHZFOCL34IQSSY.jpg)
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/JSA2TZZUUU36MUGFYMIXFFBJUQ.jpg)

:quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/JSA2TZZUUU36MUGFYMIXFFBJUQ.jpg)


/cloudfront-eu-central-1.images.arcpublishing.com/prisa/XM5LVJNNLJC5HDHPCNPJTGA6ME.jpg)


/cloudfront-eu-central-1.images.arcpublishing.com/prisa/BDWFGDLYIZGQNI3O35SLFIQDNY.jpg)













:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/65S2WEFDT5AFJNQPA35BOWLCVM.jpg)